Kolonoskopia: podrobný sprievodca alebo čo od nej čakať?
Tento článok je určený všetkým pacientom, ktorí sa majú podrobiť kolonoskopickému vyšetreniu. Nájdete tu odpovede na otázky okolo kolonoskopie, vrátane vysvetlenia princípu tejto metódy, na čo sa používa, prečo sa vykonáva. Dozviete sa aj to, čo vás pri tomto vyšetrení čaká a neminie.
Čo je to kolonoskopia?
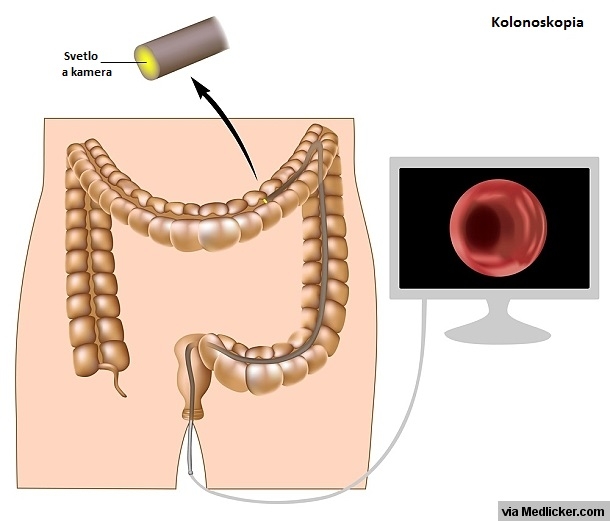
Kolonoskopia je vyšetrenie, ktoré umožňuje lekárovi (väčšinou gastroenterológovi) prezrieť vnútornú stenu čreva (vo väčšine prípadov hrubého). Kolonoskop je ohybná hadica s kamerou a zdrojom svetla, ktorá má priemer zhruba detského malíčku a na dĺžku meria približne jeden meter. Koniec kolonoskopu sa pod vizuálnou kontrolou pomaly zavádza análnym otvorom do hrubého čreva.
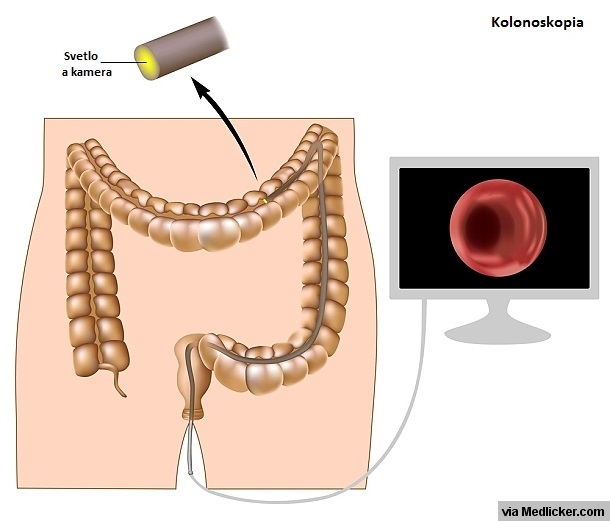
Obrázok 1: Princíp kolonoskopie
Prečo sa kolonoskopia vykonáva?
Kolonoskopia môže byť lekárom indikovaná z rôznych dôvodov. Jednou z najčastejších príčin je vyšetrenie čreva z dôvodu prítomnosti krvi v stolici, ďalej pri bolestiach brucha, dlhotrvajúcich hnačkách a zmenách v hybnosti čriev, pri zistených abnormalitách počas röntgenového alebo CT vyšetrenia čriev. Ľuďom, ktorým v minulosti diagnostikovali polypy v hrubom čreve alebo rakovinu hrubého čreva, ďalej ľuďom s výskytom iných typov rakoviny v zažívacom trakte v rodine alebo ľuďom, ktorí majú dlhodobo zažívacie ťažkosti, ktoré môžu byť asociované s rakovinou hrubého čreva (napríklad ulceratívna kolitída alebo polypy v hrubom čreve), môže byť odporúčaná kolonoskopia v pravidelných intervaloch, pretože riziko vzniku rakoviny hrubého čreva alebo výskytu polypov je u nich vyššia ako u bežnej populácie. Pravidelnosť, s ktorou by mal človek podstupovať toto vyšetrenie, závisí od veľkosti rizika a abnormalít, ktoré boli pri predchádzajúcom vyšetrení nájdené. Dôrazne sa odporúča vyšetrenie aj u zdravých ľudí s bežným rizikom vzniku rakoviny hrubého čreva. V tomto prípade sa odporúča prvé kolonoskopické vyšetrenie po dosiahnutí päťdesiatky a potom pravidelne každých desať rokov.
Príprava čriev pred kolonoskopiou
Pred kolonoskopickým vyšetrením je potrebné úplne vyprázdniť črevá. Pacient by mal byť dôkladne oboznámený s postupom prípravy čriev pred kolonoskopiou. Tá sa skladá z pitia veľkého množstva špeciálnych prípravkov, niekoľkodňové čistiace diéty skladajúce sa len z tekutín a laxatív, v niektorých prípadoch môže byť pred vyšetrením potrebný klystír. Pacient musí presne dodržať lekárove pokyny, inak môže byť príprava čriev nedostatočná a zobrazenie sliznice hrubého čreva môže byť skreslené reziduálnou stolicou. V niektorých prípadoch je preto nutné vyšetrenie opakovať alebo sa musí urobiť iné, menej presné vyšetrenie. Väčšina liekov, ktoré pacient užíva, nemusí byť vysadená. Existujú však určité typy liekov, ktoré by svojimi účinkami mohli zasiahnuť do priebehu vyšetrenia. Je preto dôležité oznámiť lekárovi, ktorý kolonoskopiu bude vykonávať, aké lieky pacient užíva. Lekár potom rozhodne, či je potrebné niektoré liečivá pred vyšetrením vysadiť. Aspirín, lieky na riedenie krvi (napríklad warfarín), lieky na liečbu artritídy alebo inzulín sú príklady liečiv, pri ktorých je veľmi žiaduce sa o ich užívaní pred kolonoskopiou poradiť s lekárom. Ďalej bude lekár vyžadovať informácie o pacientových alergiách a závažných ochoreniach, aj tých, ktoré zdanlivo s vyšetrením čriev nemusia nijako súvisieť. Lekár by mal byť informovaný ak pacientovi v minulosti nasadili antibiotiká pred chirurgickým alebo zubným zákrokom na prevenciu infekčného ochorenia. Niekoľko dní pred kolonoskopickým vyšetrením sa odporúča vyhýbať sa určitým druhom jedla, napríklad jedlám s veľkým obsahom vlákniny.
Čo očakávať počas kolonoskopie?
Pred samotným kolonoskopickým výkonom sa pacientovi podajú intravenózne tekutiny a priebežne mu monitorujú srdcový rytmus, krvný tlak a hladinu kyslíka v krvi. Medikácia (sedatíva) sú obvykle podávané intravenóznou cestou (do žily). Pacient začne pociťovať únavu a je spavý. Počas procedúry môžu pacientovi dávku sedatív ešte zvýšiť. Počas samotného kolonoskopického vyšetrenia pacient pociťuje nepríjemné vnemy ako je tlak, kŕče a nadúvanie v bruchu. Vďaka medikácii, ktorá je pacientovi podaná, je kolonoskopia všeobecne dobre znášané vyšetrenie, ktoré závažnejšie bolesti spôsobuje pacientovi len veľmi zriedka.
Postup vyšetrenia
Kým je zavádzaný kolonoskop, pacient leží na ľavom boku alebo na chrbte. Akonáhle je dosiahnutý koniec hrubého čreva (caekum) alebo konečná časť čreva tenkého (terminálne ileum), kolonoskop je veľmi pomaly vyťahovaný a v priebehu vyťahovania je starostlivo vyšetrovaná sliznica hrubého čreva. Kolonoskopia trvá zvyčajne 15 až 60 minút. Ak nemôže byť z akéhokoľvek dôvodu zobrazené celé hrubé črevo, lekár môže rozhodnúť o opakovaní celej kolonoskopie neskôr aj bez inej prípravy čriev pred vyšetrením. Ďalej môže indikovať röntgenologické vyšetrenie alebo CT hrubého čreva. Nález abnormalít pri kolonoskopickom vyšetrení Pokiaľ je pri kolonoskopickom vyšetrení objavená oblasť, o ktorej lekár rozhodne, že je potrebné vyšetriť dôkladnejšie, sú kolonoskopickou trubicou zavedené bioptické klieštiky. Pomocou tohto nástroja lekár odoberie vzorku tkaniva, ktorá je následne poslaná na podrobnejšie (mikroskopické) preskúmanie patológom.
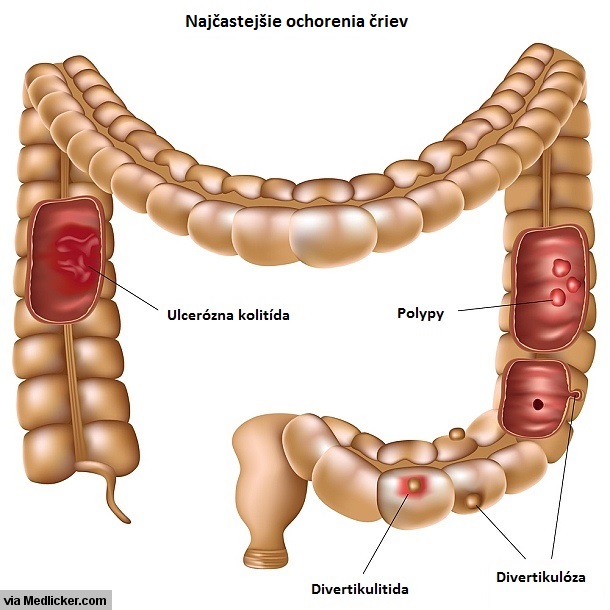
Ak existuje podozrenie na infekciu, zvyčajne sa robí tkanivová biopsia pre následnú možnosť kultivácie baktérií (menej často pre kultiváciu vírusov alebo húb), alebo kvôli mikroskopickému vyšetreniu na prítomnosť parazitov. Ak je kolonoskopia indikovaná z dôvodu krvácania, snaží sa lekár identifikovať miesto krvácania. Aj v tomto prípade je možnosť odobratia tkaniva k detailnejšiemu vyšetreniu. Pokiaľ sú v hrubom čreve prítomné polypy (výrastky sliznice, ktoré môžu byť predzvesťou rakoviny hrubého čreva), sú takmer vždy v priebehu kolonoskopie odstránené. Odstraňovanie polypov je veľmi dôležitá metóda v prevencii rakoviny hrubého čreva. Väčšina polypov sú ale benígne útvary, z ktorých sa rakovina hrubého čreva nevyvinie. Žiadna z prídavných procedúr zvyčajne nespôsobuje bolesť. Tkanivová biopsia je u pacientov vykonávaná z mnohých rôznych dôvodov. To, že vám robia biopsiu, teda nemusí znamenať, že existuje podozrenie na onkologické ochorenie!
Čo očakávať po kolonoskopickom vyšetrení?
Pacient po kolonoskopickom vyšetrení zostáva v miestnosti na pozorovanie, kým nevymizne efekt podaných sedatív (približne hodinu až dve po ukončení vyšetrenia). Pacient po podaní sedatív nesmie šoférovať, a to ani v prípade, keď sa cíti úplne bdelý. Pacientove reflexy a súdnosť môžu byť v dôsledku sedatív narušené po celý zvyšok dňa. Je teda nebezpečné, aby pacient v deň vyšetrenia šoféroval, obsluhoval stroje alebo robil dôležité rozhodnutia. Je možné, že po kolonoskopii bude pacient pociťovať kŕče alebo nadúvanie v bruchu, ktoré ale prejdú po uvoľnení črevných plynov. Pacient by mal byť schopný po návrate domov prijímať potravu. Po odstránení črevných polypov alebo po inom zákroku v hrubom čreve sa pacientovi na niekoľko dní naordinuje šetriaca diéta a pacient má obmedzené niektoré aktivity. Pred tým, než pacient opustí oddelenie, mu lekár vysvetlí výsledky kolonoskopie. V daný čas však ešte definitívna diagnóza nemusí byť známa, pretože sa čaká na mikroskopickú analýzu bioptických vzoriek, ktorá zvyčajne zaberie niekoľko dní.
Aké sú možné komplikácie a alternatívy kolonoskopického vyšetrenia?
Komplikácie v priebehu kolonoskopie sú zriedkavé a zvyčajne nepodstatné, zvlášť preto, že kolonoskopiu zvyčajne vykonáva lekár, ktorý je na kolonoskopické vyšetrenie špecializovaný, a tým pádom má s ním veľké skúsenosti. V mieste biopsie alebo odstránených polypov môže dôjsť ku krvácaniu. To ale vo väčšine prípadov býva len malé a lokalizované a môže byť kontrolované kolonoskopom. Potreba transfúzie alebo chirurgického zákroku v priebehu kolonoskopie je veľmi neobvyklá. Ešte zriedkavejšia komplikácia je perforácia alebo pretrhnutie črevnej steny, ale ani táto komplikácia väčšinou nepotrebuje chirurgický zásah. Ďalšou potenciálnou komplikáciou môže byť reakcia na podávané sedatíva alebo lokalizované podráždenie steny žily v mieste zavedenia intravenózneho vstupu, kadiaľ je medikácia podávaná. Ďalej je možný výskyt komplikácií v dôsledku existujúcej choroby srdca či pľúc.
Incidencia všetkých týchto komplikácií dokopy je menej ako jedno percento prípadov. Hoci je výskyt komplikácií veľmi vzácny, je dôležité, aby pacient rozpoznal ich počiatočné príznaky a mohol sa teda k lekárovi alebo na pohotovosť dostať v čo najkratšom časovom úseku. Lekár, ktorý vykonával kolonoskopiu, by mal byť informovaný o výskyte komplikácií, zvlášť v prípade, keď sa pacient sťažuje na veľkú bolesť v brušnej oblasti, krvácanie z konečníka v množstve väčšom ako polovica hrnčeka, alebo v prípade výskytu horúčky a zimnice. Kolonoskopia je tá najlepšia dostupná metóda na detekciu, diagnostiku a liečbu abnormalít vyskytujúcich sa v hrubom čreve.
Alternatívne metódy namiesto kolonoskopie
Alternatívne metódy namiesto kolonoskopie sú veľmi obmedzené.
Irigografia
Irigografia (röntgenové vyšetrenie čreva za prítomnosti báryovej kontrastnej látky) je menej presné vyšetrenie. Abnormality sú v prípade irigografie prehliadnuteľné, či dokonca nezaregistrovatelné, v oveľa väčšom percente prípadov ako v prípade kolonoskopie. Ak sú abnormality metódou irigografie nájdené, je veľká pravdepodobnosť, že lekár bude vyžadovať bioptické vyšetrenie alebo odstránenie prítomných abnormalít. Stáva sa, že abnormality alebo lézie detegované pomocou irigografie sú vlastne zvyšky stolice, ktoré zostali po zlom vyčistení čreva. Kolonoskopia potom v takom prípade môže objasniť pôvod a povahu nájdenej lézie.
Flexibilná sigmoideoskopia
Flexibilná sigmoideoskopia je vyšetrenie, pri ktorom sa používa kratší kolonoskop a skúma sa iba posledná tretina hrubého čreva.
Virtuálna kolonoskopia
Za alternatívu ku kolonoskopii považujeme aj takzvanú virtuálnu kolonoskopiu. Je to vyšetrenie, pri ktorom sa používa CT na získanie obrazov z hrubého čreva, ktoré sú podobné ako pri priamom pozorovaní sliznice čreva kolonoskopom. Obrazy sú skonštruované pomocou CT skenov, takže nepredstavujú obrazy reálne, ale virtuálne. Pri príprave na virtuálnu kolonoskopiu treba deň pred vyšetrením vyprázdniť obsah čriev pomocou preháňadla. Počas vyšetrenia je do ritného otvoru zavedená hadička, ktorá slúži pre vháňanie vzduchu do hrubého čreva. CT skeny potom vznikajú z hrubého čreva naplneného vzduchom, potom sú analyzované a počítačovo prevedené do formy virtuálneho obrazu hrubého čreva.
Ak je vyšetrenie správne vykonané, môže byť veľmi efektívne. Môže dokonca detegovať polypy "schovávajúce sa" za záhybmi, ktoré môžu byť počas bežnej kolonoskopie prehliadnuté.
Bohužiaľ má však virtuálna kolonoskopia niekoľko obmedzení:
- Virtuálna kolonoskopia len zriedka nájde malé polypy (menšie ako 5 mm), ktoré sú pomocou bežnej kolonoskopie detegovateľné ľahko
- Veľký problém pre odhalenie pomocou virtuálnej kolonoskopie predstavujú ploché oblasti zasiahnuté rakovinou alebo premalígne lézie (štádium pred tým, než sa z lézie stane malígny nádor), ktoré nevyčnievajú nad povrch
- Pomocou virtuálnej kolonoskopie nie je možné objavené polypy odstrániť. Tridsať až štyridsať percent ľudí má polypy v hrubom čreve. Ak sú objavené pomocou virtuálnej kolonoskopie, musí potom na ich odstránenie nasledovať bežná kolonoskopia. Mnoho ľudí, ktorí sa chceli zážitku z kolonoskopie vyhnúť pomocou virtuálnej kolonoskopie, ju budú musieť podstúpiť tak či tak
- Virtuálna kolonoskopia vystavuje pacienta radiačnému žiareniu
- Virtuálna kolonoskopia neumožňuje použitie novších techník, vďaka ktorým je možné rozlišovať lézie, ktoré sú abnormálne a je potrebné odobrať ich vzorku alebo ich úplne odstrániť, a lézie, pri ktorých to nutné nie je.
Kvôli týmto obmedzeniam nenahradila virtuálna kolonoskopia kolonoskopiu bežnú ako vyšetrenie používané na prvom mieste u osôb so zvýšeným rizikom výskytu polypov alebo rakoviny hrubého čreva. V súčasnej dobe sa virtuálna kolonoskopia používa ako jedna z možností pre vyšetrenie osôb s bežným rizikom vzniku polypov alebo rakoviny hrubého čreva, ktorí nemôžu alebo nechcú podstúpiť bežnú kolonoskopiu.
Aké sú novinky v súvislosti s kolonoskopiou?
Existuje niekoľko nových pomôcok, ako zlepšiť kvalitu vykonanej kolonoskopie. Väčšina z nich sa zaoberá zlepšovaním detekcie ťažko identifikovateľných alebo malých lézií (napríklad veľmi malé polypy) a plochých lézií. Ďalej tiež schopnosťou rozhodnúť priamo pri kolonoskopii, či je potrebné robiť biopsiu malého polypu, pretože aj táto lézia môže obsahovať premalígne či dokonca už malígne bunky. To je veľmi dôležité, pretože väčšina bežných polypov nie sú ani malígneho ani premaligního pôvodu a ich odstraňovanie a následné vyšetrovanie pod mikroskopom stojí veľa peňazí. Snímky s vysokým rozlíšením, ktoré umožňujú lepšiu detekciu lézie, sa stali štandardom pri vyšetrovaní kolonoskopiou.
Tiež zväčšovanie obrazov môže zlepšiť kvalitu detekcie lézií. Úzkopásmová zobrazovacia technika používa špeciálnu vlnovú dĺžku, ktorá zvýrazňuje malé krvné cievy, ktoré ležia tesne pod sliznicou hrubého čreva. Tvar týchto ciev sa líši v prípade normálneho, premalígneho a malígneho tkaniva. Táto technika umožňuje jednoduchšiu identifikáciu povahy lézie a uľahčuje tým pádom rozhodovanie, či má byť z danej lézie odobratý bioptický materiál alebo či má byť celá lézia rovno odstránená v priebehu biopsie bez čakania na výsledky mikroskopického vyšetrenia.
Chromoendoskopia používa farby, ktoré sú aplikované na črevnú sliznicu za účelom rozlíšenia tkaniva normálneho a neoplastického (so zmenami benígneho, premaligního alebo malígneho charakteru) a pomáha tak rozhodnutiu, či danú léziu podrobiť biopsii, alebo odstrániť.
Fluorescenčná endoskopia užíva fluorescenčné látky, ktoré sú buď nanesené na sliznicu čreva, alebo aplikované intravenózne. Tieto látky sú vychytávané v abnormálnych bunkách (premalígne, malígne) črevnej sliznice viac než v bunkách normálnych. Pod špeciálnym svetlom sú potom tieto oblasti dobre viditeľné a môžu byť kompletne odstránené.
Konfokálna laserová endoskopia používa konkrétne vlnové dĺžky svetla, ktoré prenikajú sliznicou s bunkami zafarbenými fluorescenčnou látkou niekoľko milimetrov. Abnormálne bunky možno teda oveľa ľahšie identifikovať než len s použitím samotnej fluorescenčnej farby. Existujú dokonca kolonoskopy a ďalšie doplňujúce príslušenstvo, ktoré umožňujú lekárovi okrem pohľadu anterográdneho od špičky kolonoskopu aj pohľad retrográdny. Takto sú získané obrazy v dvoch smeroch, 180 stupňov od seba. To sa využíva pri hľadaní lézií, ktoré sú za záhybmi črevnej sliznice, a ktoré by tým pádom mohli prehliadnuť pri použití bežnej kolonoskopie.
V súčasnej dobe dokonca prebiehajú pokusy na vyvinutie kolonoskopu, ktorý by sa pohyboval sám. Väčšina týchto nových techník - s výnimkou snímok s veľmi vysokým rozlíšením - je stále považovaná len za experimentálnu.
Na vyšetrenie hrubého čreva môže byť použitá aj magnetická rezonancia, a to spôsobom podobným CT virtuálnej kolonoskopii. Najväčšou výhodou magnetickej rezonancie je nulové vystavenie radiačnému žiareniu. Obmedzenia sú podobné ako pri virtuálnej kolonoskopii.
| Meno autora: | MUDr. Michal Vilímovský (SK) |
|---|---|
| Vzdelanie: | lekár |
| Zdroje obrázkov: | Shutterstock.com |
| Dátum vydania: | 19. september 2014 14:52 |
| Dátum plánovanej revízie: | 19. september 2016 14:52 |
Chcete dostávať podobné články o zdraví každý deň na e-mail?
Prihláste sa na odber našich príspevkov a každý deň vám pošleme zadarmo jeden článok o zdraví a výžive na e-mail. Žiadne nezmysly, ale kvalitné príspevky, ktoré vám pomôžu získať viac informácií o liečbe a diagnostike rôznych ochorení, potravinách a liečivách.

20 potravín, ktoré vám okamžite uľavia od pálenia záhy
Bakerova cysta: príčiny, prejavy a liečba
Čo môže byť príčinou nadmerného močenia?
Zväčšená slezina (splenomegália)
Zápal Achillovej šľachy: príčiny, príznaky, diagnostika a liečba
Absces: vznik, príznaky a liečba
Nepriechodnosť čriev: prejavy, príznaky, diagnostika a liečba
Pásomnica (teniáza)
Uzly na štítnej žľaze
Zväčšená pečeň (hepatomegália)
Struma (zväčšenie štítnej žľazy, hrvoľ)
Bolesť pod ľavým rebrom (v ľavom podrebrí): všetko čo potrebujete vedieť!
Syndróm dráždivého čreva
Genitálne bradavice (kondylómy): príčiny, príznaky, diagnostika a liečba
Vápnik v potravinách: 15 potravín s vysokým obsahom vápnika